Холангит: симптомы и лечение
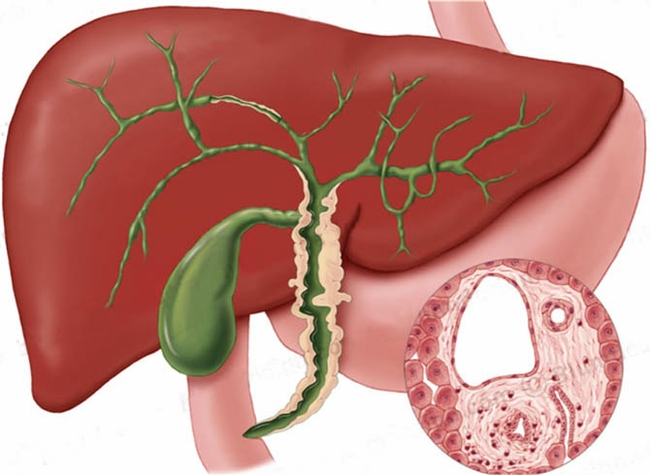
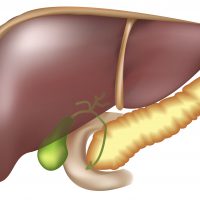
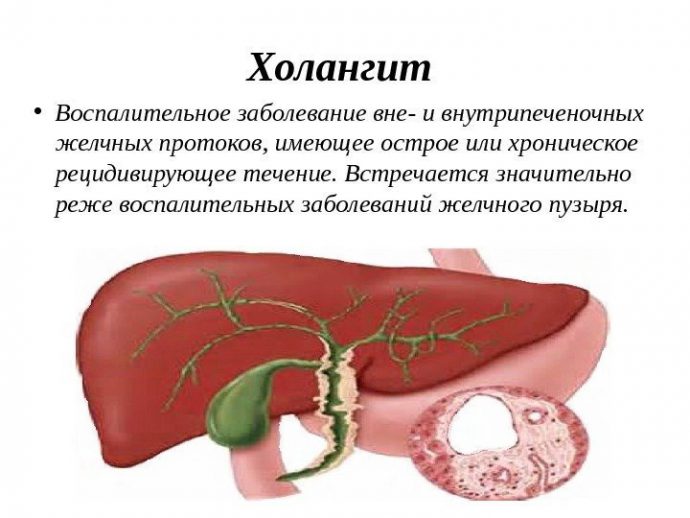
Холангит — это заболевание, которое характеризуется воспалением внутри- и внепеченочных желчных протоков. Желчь как биологическая жидкость образуется в печени, затем оказывается в специальных капиллярах, которые собираются в общий проток, который открывается в двенадцатиперстную кишку и выводит некоторое количество желчи. Ее остатки по тем же каналам возвращаются в желчный пузырь. Рассмотрим этиологию холангита, симптомы, лечение.
Характеристика заболевания
Холангитом чаще болеют женщины старше 50 лет. Патология может стать следствием травмирования желчевыводящих путей камнем или соком поджелудочной железы. Обычно сочетается с гепатитом или холециститом, в чистом виде встречается редко. По международной классификации болезней МКБ-10 у холангита код К.83.0.
Виды холангита
Болезнь может быть молниеносной со смертельным исходом в 90—100% случаев. Относится к самым опасным видам патологии. Характеризуется внезапным появлением, быстрым заражением крови и прогрессированием буквально в течение нескольких часов.
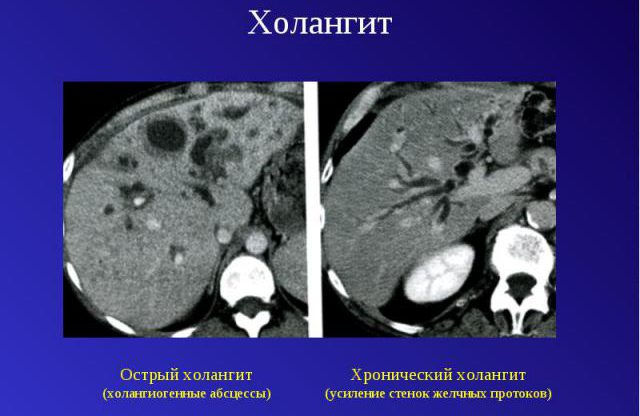
Острый холангит
Обострение развивается в течение 1—2 суток. Спровоцировано простейшими и разными видами бактерий. В желчных путях те оказываются благодаря крови и лимфе. Вызывают застойные явления. Патогенные микроорганизмы колонизируют органы и приводят к острому холангиту.
Различают следующие его виды:
- Некротический, причиной которого становятся панкреатические ферменты.
- Дифтерийный. На стенках желчных протоков появляются изъязвления. Со временем на пораженных участках развивается омертвение тканей. Процессы разрушения распространяются на близлежащие органы, в том числе и на печень.
- Катаральный, для которого характерна отечность слизистой желчных путей. Приводит к хронической форме с рубцами и сужением протоков.
- Гнойный холангит — опасная форма бактериальной природы с ранами на стенках протоков, которые заполняются смесью желчи и гноя. Воспалительный процесс захватывает желчный пузырь и печень, которая набухает и тоже наполняется гноем.
Симптомы острого холангита
О начале обострения узнают по ознобу, повышению температуры, иногда до 40 °C, проливному поту. В это же время появляется сильная ноющая боль с иррадиацией в верхнюю правую часть туловища, что связано с иннервацией печени. Развивающаяся при этом интоксикация организма приводит к головной боли, рвоте с желчью, потере аппетита, общей слабости, вялости, горечи во рту. Признаки заболевания могут быть одно- или многократными то есть ежедневными.
Со временем клиническая картина дополнятся желтизной склеры и кожи, кожным зудом, усиливающимся по ночам, так как патология достигает печени.
В пожилом возрасте боль может не беспокоить, но даже при скудной симптоматике развивается гнойный холангит.
У детей обострение заболевания характеризуется бурным течением, но из-за неспецифичности признаков его принимают за другие патологии ЖКТ.
Хронический холангит
Состояние становится следствием часто повторяющихся приступов панкреатита, холецистита. Чаще встречается у пожилых пациентов. Сложное в диагностике из-за стертой клинической картины с жалобами в виде периодической боли в области живота и жидкого стула.

Различают его виды:
- абсцедирующий;
- септический;
- рецидивирующий;
- скрытый.
К аутоиммунным заболеваниям неинфекционной природы относится первичный билиарный холангит, в результате которого желчные протоки воспаляются, отвердевают, зарастают настолько, что в них образуются рубцы. Полное их закрытие приводит к циррозу печени. Болезнь неизлечима. Ее прогрессирование может растянуться на 10 и более лет. Приводит к тяжелым последствиям.
Признаки хронического холангита
Развитие хронической формы происходит незаметно. Начинается она с тупых слабоинтенсивных болей в области правого подреберья, сопровождаемых распиранием в области эпигастрия. Желтушность кожи и склер появляется, когда процесс уже зашел слишком далеко. К менее специфическим признакам хронической формы заболевания относят субфебрильную температуру, беспричинную слабость. У больных краснеют ладони, утолщаются последние фаланги пальцев.
Дети с таким диагнозом быстро худеют, плохо развиваются, мучаются от хронических головных болей. Кожа становится бледной и желтой, из-за интоксикации развивается анемия.
Зеленящий стрептококк становится причиной текущего холангита с септическим компонентом. При этом инфекционный агент проникает в кровь и поражает почечную ткань. К редким заболеваниям относят склерозирующий холангит. По клинике он ничем особенным не отличается от описанных выше форм.
Диагностика

Триада признаков помогает поставить диагноз:
- желтуха;
- боль в области правого подреберья;
- лихорадка.
Пальпация во время первичного осмотра позволяет определить уплотненную увеличенную печень и селезенку, наличие болевого синдрома. Подтвердить или опровергнуть первоначальный диагноз можно при помощи УЗИ и ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Желчные пути могут быть исследованы радиоизотопными методами.
Из неспецифических методов выполняется общий анализ мочи и крови, биохимия крови, определение уровня билирубина и некоторых ферментов, анализ кала по выявлению яиц глистов. Дуоденальное зондирование помогает исследовать состав желчи.
Лечение холангита
Возможна медикаментозная или хирургическая терапия. Это зависит от тяжести заболевания, наличия или отсутствия закупорки желчных протоков. В любом случае больным лучше находиться под постоянным присмотром врачей.
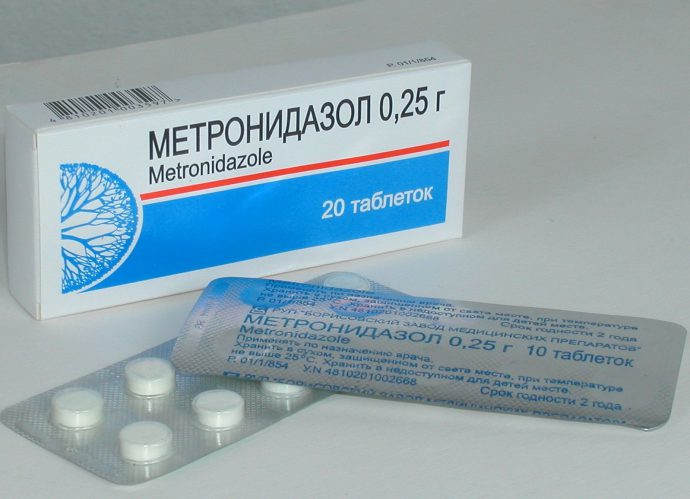
Медикаментозное лечение проводится при помощи антибактериальных препаратов, среди которых:
- Метронидазол;
- Амоксициллин;
- Цефалоспорины и др.
Длительность курса около 10 дней. Боль купируют спазмолитиками, такими как Мебеверин, Дротаверин. Прием анальгетиков (Кеторолака, Анальгина) может замаскировать клиническую картину холангита, поэтому обезболивающие составы можно принимать только после согласования с гастроэнтерологом. Глюкозо-солевые растворы вводят внутривенно, если наблюдается выраженная интоксикация организма.
Желчегонные составы, такие как Аллохол, предотвращают застойные явления в билиарной системе. Для улучшения пищеварения принимают Мезим, Панкреатин, Креон. Если холангит вызван паразитическими червями, то в лечении используют противогельминтные средства. Гепатопротекторы (Адеметионин) защищают печень и нормализуют метаболизм желчных кислот.

В тяжелых случаях проводится хирургическое лечение холангита эффективными методами, среди которых:
- лапароскопическая холецистэктомия;
- чрескожная транспеченочная холангиостомия;
- эндоскопическая папиллосфинктеротомия.
Они помогают устранить причины, спровоцировавшие застой желчи.
Лапароскопия сопровождается минимальными кровопотерями, коротким периодом реабилитации. Без полостной операции не обойтись, если имеют место осложнения гнойного характера.
При диагнозе «холангит» самолечение может привести к самым тяжелым последствиям.
Диета
При остром холангите показан голод. Через несколько суток, когда симптомы обострения стихают, можно питаться дробно, до 6 раз в день только маленькими порциями. Показано термическое и механическое щажение. Разрешенные продукты отваривают или запекают без добавления масла.
Разрешены:
- каши;
- макароны;
- сухой хлеб;
- нежирный творог, кефир;
- птица, мясо, рыба нежирных сортов;
- омлет;
- овощи, некислые ягоды и фрукты;
- мармелад;
- компот, разбавленные соки, некрепкий чай.

Под запретом:
- лук, чеснок;
- копчености;
- жареные блюда;
- алкоголь;
- свежие хлебобулочные изделия;
- грибы;
- специи;
- жирное мясо и рыба;
- кофе;
- шоколад;
- сладкая газировка.
Среди возможных осложнений не исключено развитие печеночной недостаточности, перитонита, плеврита, поддиафрагмального абсцесса. Возможен некроз поджелудочной железы, острый панкреатит, гепатит.
Профилактика
Под профилактикой холангита понимают своевременное обращение за медицинской помощью при хронических заболеваниях пищеварительного канала, таких как:
- гастродуоденит;
- панкреатит;
- желчнокаменная болезнь;
- холецистит;
- паразитарные и протозойные инвазии.
Прогноз неблагоприятный, если воспаление желчных путей отягощено осложнениями. Пациент излечивается, если болен катаральной формой, при остальных прогноз неудовлетворительный. Следствием длительного течения хронического холангита часто становится стойкая инвалидизация.
Чтобы избежать застойных явлений в системе желчеотделения, необходимо соблюдать диету, лечить заболевания пищеварительной системы, практиковать длительные прогулки на свежем воздухе, умеренную физическую активность.