Хронический панкреатит: симптомы и лечение
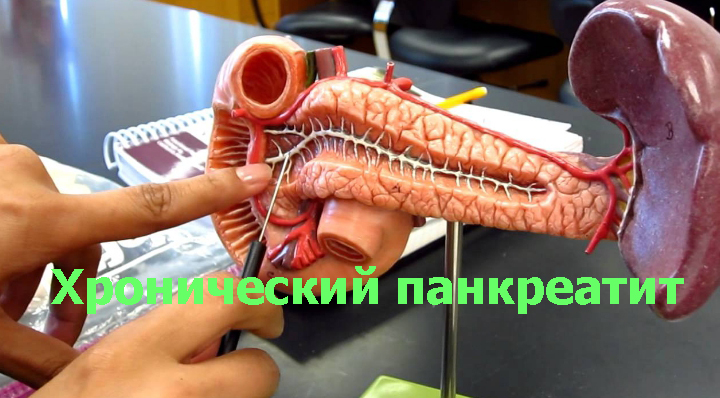
Боль в области левого подреберья чаще всего является признаком воспаления поджелудочной железы — органа, выполняющего важнейшие внешне- и внутрисекреторные функции. От греческого «pancreas» происходит и название заболевания «панкреатит». Бывает острым, при котором нормальная функция органа может восстановиться. При хроническом панкреатите (ХП) болезнь неуклонно прогрессирует. Рассмотрим затяжную форму заболевания, его причины, симптомы, лечение.
Что такое хронический панкреатит
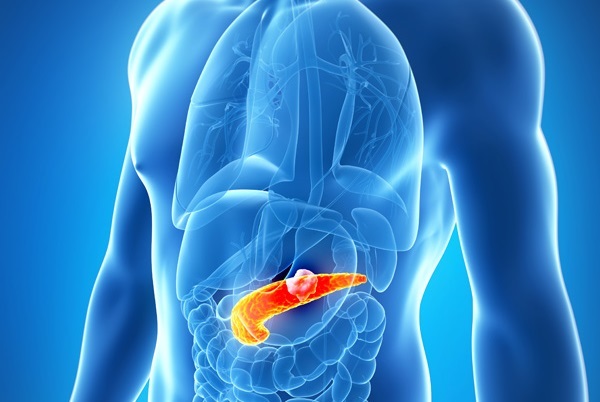
ХП — болезнь с длительным течением, первым этапом продолжительностью до 10 лет и рецидивирующим характером. Этапы ремиссий сменяются обострениями. Со временем клетки органа патологически изменяются и перестают выполнять возложенные на них функции: вырабатывать пищеварительные ферменты и гормон инсулин, дефицит которого приводит к сахарному диабету.
Хронический панкреатит (ХТ) диагностируют у каждого десятого пациента с гастроэнтерологическими проблемами. Чаще поражает лиц старше 45 лет. В последнее время болезнь заметно помолодела. В группе риска оказались женщины от 35 лет. Общее число больных хроническим панкреатитом за последние 30 лет увеличилось вдвое.
Причины хронического панкреатита
В норме поджелудочная железа содержит неактивные ферменты. Различные факторы среды могут их включить, и тогда начинается процесс самопереваривания железы своими собственными ферментами. В результате орган воспаляется. Когда пищеварительные энзимы оказываются в крови, наступает тяжелейшая интоксикация.

К основным провокаторам патологии относят желчекаменную болезнь и злоупотребление спиртным. Этиловый спирт воспринимается клетками поджелудочной железы как яд, разрушающий их структуру. ХП развивается также в результате забросов желчи в железу, при ее инфицировании, повышении давления в желчевыводящих путях. И это не единственные факторы, провоцирующие ХП.
К этой же категории относятся:
- высокий уровень кальция;
- прием эстрогенов, кортикостероидов, лекарственная аллергия;
- несбалансированное питание, злоупотребление острыми, жирными блюдами;
- генетически обусловленные нарушения метаболизма;
- травмирование органа, поражение его сосудистой системы.
Симптомы заболевания
На начальном этапе болезнь протекает бессимптомно. Первые заметные признаки появляются уже при значительных патологических изменениях в поджелудочной железе. Обострение сопровождается постоянной или приступообразной болью в области левого или правого подреберья. Если поражена большая часть органа, она становится опоясывающей. Болезненность ощущается обычно через четверть часа после еды. Может продолжаться несколько часов или дней.
Провокаторами боли являются:
- кофе;
- шоколад;
- газированные напитки;
- алкоголь;
- жареные, жирные блюда.
Ухудшение состояния из-за спазмов в протоках поджелудочной железы часто возникает после праздничного застолья с обилием несовместимых продуктов, жирного майонеза и спиртного.
Соблюдение принципа раздельного питания помогает продлить ремиссии и избежать обострения. Болевому синдрому сопутствуют диспепсические симптомы в виде метеоризма, вздутия живота, изжоги, тошноты, частой изнуряющей рвоты. вместо нормального стула чередование запоров с панкреатическими диареями. Понос характеризуется кашицеобразным зловонным жирным калом.
Расстроенное пищеварение в сочетании с отвращением к жирным блюдам приводит к похудению. Развитие сахарного диабета провоцирует, наоборот, голод и жажду.
Адекватное симптоматическое лечение избавляет от большей части неприятных ощущений. В результате больной живет обычной жизнью, пока не случится следующий сбой или переедание.

По мере развития воспалительного процесса в поджелудочной железе обострения учащаются, развивается секреторная дисфункция. При этом повреждаются и ткани смежных органов.
Внешний осмотр больных выявляет желтушность кожи и склер. Кожа становится бледной и сухой. В области живота отмечаются небольшие пятна красного цвета. Область эпигастрия обычно вздута, при пальпации ощущается боль в верхней части живота и в околопупочной зоне. Она может иррадировать в область сердца или спины.
Диагностика
При подозрении на хронический панкреатит необходимо посетить гастроэнтеролога, который назначит комплексное обследование: анализ кала на содержание эластазы и непереваренных жиров, исследование крови на уровень глюкозы.
УЗИ не предоставляет достоверные сведения о состоянии поджелудочной железы, разве что в сочетании с эндоскопией.
КТ и МРТ являются более информативными методами инструментальной диагностики. При необходимости проводятся тесты в виде специфических стимуляторов секреторной активности разных ферментов.
Лечение

На начальной стадии заболевания, чтобы предотвратить дальнейшее разрушение поджелудочной железы, показана консервативная терапия. При обострении она должна проводиться в условиях гастроэнтерологического отделения стационара.
Решает 3 задачи:
- Устранить боль. С этим справляются лечебные мероприятия, обеспечивающие дезинтоксикацию тканей организма, снимающие воспаление, восстанавливающие секреторные функции железы.
- Нормализовать работу органа.
- Соблюдать диету (пожизненно). При тяжелом обострении показан голод, после диета №5. Спиртные напитки противопоказаны категорически. Этот момент является ключевым при легких формах панкреатита алкогольной этиологии. В рационе не должно быть солений, кислого, жирного, острого. Панкреатит, осложненный сахарным диабетом, требует контроля употребления простых сахаров.
Рекомендовано дробное питание и маленькие порции. Во избежание стимулирующего воздействия на поджелудочную железу из рациона приходится исключить много вкусных блюд и продуктов, среди которых:
- насыщенные мясные бульоны;
- маринады;
- грибы;
- копчености;
- белокочанная капуста, чеснок, лук;
- конфеты, торты.
Разрешены:
- неострые сорта сыра;
- каши на воде;
- свежий нежирный творог;
- постная рыба, мясо.

Количество жиров не должно превышать 80 г в сутки. Ограничивают прием простых углеводов и сливочного масла, сырых фруктов и овощей. Все продукты лучше отваривать и запекать, а после перетирать, в том числе овощи и фрукты. Соблюдение диеты дает положительный эффект. Боль становится все более редкой и менее слабой.
Причиной боли при хроническом панкреатите являются спазмы протоков железы.
В таких случаях показаны медикаменты, подбором которых в каждом конкретном случае занимается гастроэнтеролог:
- Спазмолитики. Успокаивают нервные процессы. К препаратам, оказывающим миотропное действие, относятся Спарекс и Дюспаталин.
- Противовоспалительные средства, не вызывающие привыкания, помогают купировать боль и восстановить слизистую. С интенсивной болью справляются Дротаверин и Но-шпа.
- Лекарства на ферментной основе. Расщепляют жиры, углеводы и белки, нормализуют процесс пищеварения и корректируют работу поджелудочной железы. Их принимают после еды, запивая большими объемами воды.
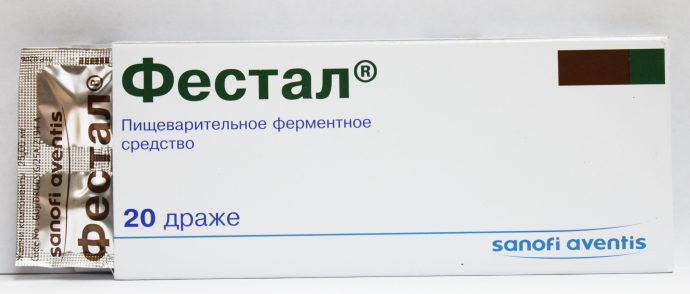
К этой категории относятся:
- Фестал. Сочетается с составами, снижающими кислотность желудочного сока.
- Панкреатин (Креон, Мезим). Принимать во время еды по 2 таблетки 3 раза в день, запивая минеральной водой на щелочной основе. Препарат Мезим в оригинальном исполнении отличается неприятным запахом в отличие от подделки, не обладающей таким свойством.
- Помогают короткие курсы Диакарба, Омепразола и других антисекреторных лекарств. В больнице для подавления синтеза гормонов назначают Октреотид.
В первые дни обострения показан голод, соблюдение режима питья. Специальные питательные растворы вводятся парентерально. Спустя 4—6 дней разрешены небольшие порции жидкой еды. Благодаря диете удается снизить уровень ферментов и обеспечить поджелудочной железе максимальный покой.
В домашних условиях лечение хронического панкреатита допустимо, но под наблюдением лечащего врача. При обострении показан постельный режим. Диетотерапия помогает не допустить осложнений болезни.
Рецепты народной медицины
К самым эффективным народным средствам относятся:
- Картофельный сок. Выпивать за 2 часа до еды по 0,5 ст. свежеприготовленного целебного напитка, а спустя 5 минут в 2 раза больший объем кефира. Курс лечения 2 недели с повтором через 14 дней. Общее число курсов: 3—4.
- Натощак выпивать смесь из белка сырого яйца + сок 0,5 лимона.
В помощь к основному лечению используются лекарственные травы, повышающие иммунитет и оказывающие желчегонное, спазмолитическое действие. Для самого популярного средства понадобятся календула, ромашка, тысячелистник в соотношении 1:1:1. Три столовых ложки сбора залить 250 мл кипятка. После получасового настаивания пить 4 раза в день по 100 мл за 40 минут до еды.

Сюда же можно отнести аптечные настойки:
- Календулы. Принимать по 1 ч. л. за полчаса до приема пищи.
- Корня элеутерококка по 0,5 ч. л. 3 раза в день.
- Эхинацеи по 1 чайной ложке до еды.
Средства народной медицины являются дополнением к основной терапии, используются только после разрешения лечащего врача.
Больным с диагнозом ХП показано курортно-санаторное лечение, например, в Ставропольском Крае, где больные получают комплексное лечение с приемом минеральных вод (Смирновская, Славяновская). Рекомендовано соблюдение всех врачебных рекомендаций, касающихся питания и образа жизни. Противопоказана профессиональная деятельность, мешающая соблюдению режима питания.

Тяжелое течение болезни — причина перевода на инвалидность. Появление кисты в поджелудочной железе, ее абсцедирование, сужение протоков, сильная боль — показания к хирургическому вмешательству. При ХП возможны операции по удалению поджелудочной железы и камней из ее протоков, а также санации кист. Консультация эндокринолога понадобится, если болезнь длится много лет, так как это повышает риск возникновения сахарного диабета.
Отсутствие адекватного лечения приводит к желтухе. Со временем возможны патологии в других внутренних органах, недостаточность печени, почек, легких, диабет.
При легких формах ХП у болезни благоприятный прогноз, но при условии соблюдения диеты, а также рекомендаций лечащего врача. Опасных осложнений и хирургической операции не избежать, если нарушать диету, переедать, злоупотреблять алкоголем и табакокурением. Ответственное отношение к себе и своему здоровью позволит жить долго и счастливо.