Реактивный панкреатит
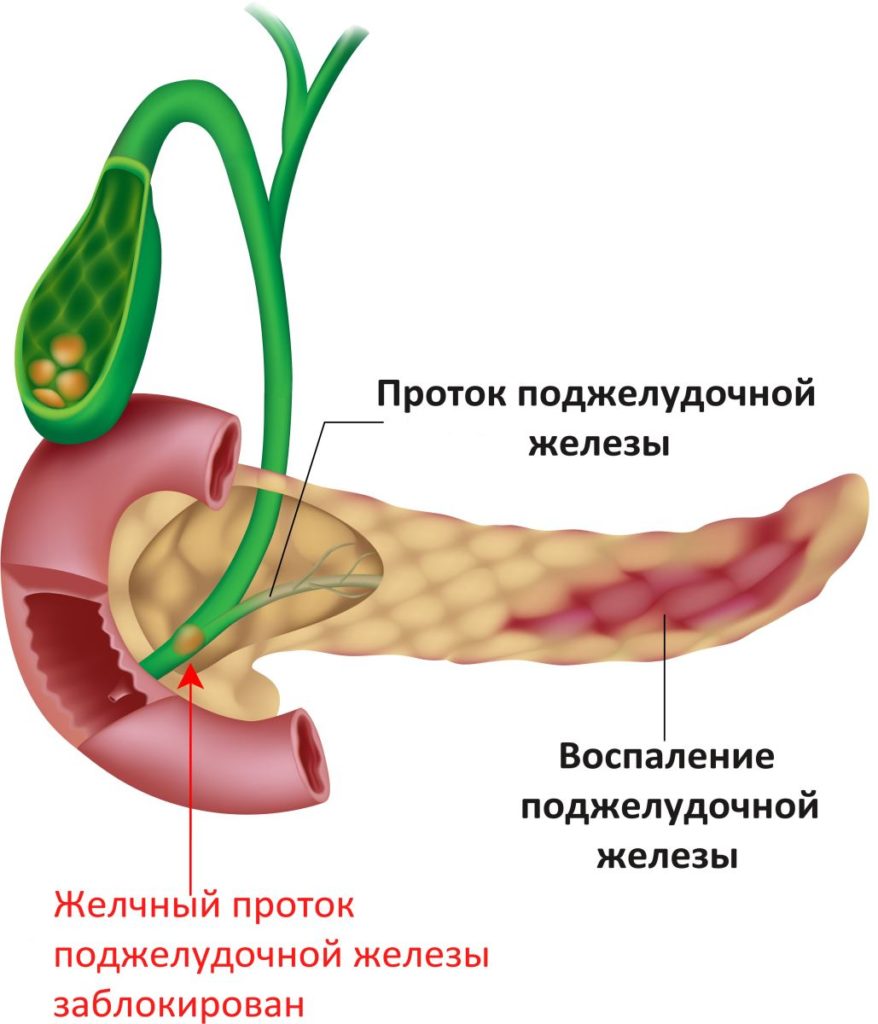
Реактивный панкреатит (реактивная панкреатинопатия) – острое воспаление, развивающееся в поджелудочной железе на фоне несбалансированного питания или хронических патологий органов ЖКТ. Появляется недуг резко, но в хроническую форму не трансформируется. У реактивного панкреатита по международному классификатору болезней МКБ 10 код отсутствует. Но, по этой классификации патология причисляется к категории К82.8 – дисфункциональные расстройства билиарного тракта.
Механизм развития
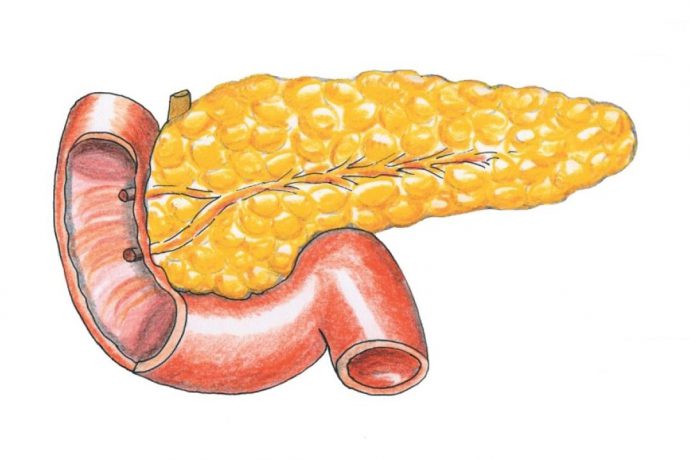
Поджелудочная железа продуцирует специфичные ферменты. Они обезвреживают кислый желудочный сок. Для активации ферментов необходим контакт с содержимым кишечника. Он происходит через специальные протоки. Если последние сужаются или в них забрасывается содержимое кишечника, то ферменты, оставаясь в органе, активизируются. Начинается острое воспаление. Развивается реактивный панкреатит.
Причины и факторы риска
Спровоцировать патологический процесс могут хронические заболевания или воздействие внешних факторов.
Основными недугами остальных органов системы пищеварения, способными вызвать реактивную панкреатинопатию, считаются:
- желчнокаменная болезнь;
- муковисцидоз;
- цирроз печени;
- гепатит;
- дискинезия желчевыводящих путей;
- холецистит;
- гастрит;
- болезнь Крона.
Несвоевременное лечение патологий увеличивает риск воспаления органа. Факторами, повышающими вероятность заболевания, становятся:
- несбалансированное и нерегулярное питание;
- травмы брюшной полости;
- глистные инвазии;
- курение и злоупотребление алкогольными напитками;
- прием некоторых медикаментов.
Чаще всего болеют мужчины старшей возрастной группы.
Признаки

До появления приступа симптомы реактивного панкреатита слабовыражены. Человека может беспокоить повышенное газообразование, дискомфортные ощущения в зоне подреберья. Во время приступа, который обычно протекает остро, отмечается:
- изменение температуры тела;
- сильное вздутие живота;
- колебание артериального давления;
- резкая боль в подреберье;
- повышенное слюноотделение;
- рвота с вкраплениями желчи.
Появление таких признаков как: головная боль, тошнота, общая слабость, нарушение стула позволяет предположить, что реактивный панкреатит возник на фоне болезней пищеварительной системы.
Методы диагностики

При возникновении симптомов реактивного панкреатита нужно обратиться к врачу для выполнения диагностики и назначения лечения. Необходим сбор анамнеза. Доктор уточняет информацию об имеющихся у пациента недугах, условиях работы, характере питания. Специалист выполняет также внешний осмотр человека: пальпирует болезненную зону, осматривает кожные покровы и язык больного (при панкреатинопатии вкусовые сосочки атрофируются).
Врач назначает лабораторные и инструментальные обследования, включающие:
- анализ крови (клинический, биохимический);
- анализ мочи на амилазу;
- копрограмму;
- магнитно-резонансную томографию (МРТ);
- ультразвуковое исследование (УЗИ);
- компьютерную томографию (КТ);
- обзорное рентгенографическое исследование;
- эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ).
Комплексная диагностика помогает уточнить диагноз и степень повреждения органа.
Лабораторные исследования
Повышенная концентрация лейкоцитов в результатах клинического анализа крови сигнализирует о воспалении. Изменение уровня пищеварительных ферментов (амилазы, трипсина и липазы), определяемое с помощью биохимического исследования крови, свидетельствует о нарушении работы поджелудочной железы. Значительное превышение показателей амилазы в анализе мочи сигнализирует об остром воспалительном процессе, протекающем в органе.

Копрограмма при реактивной панкреатинопатии помогает диагностировать нарушение ферментативной функции железы. В кале обнаруживаются частички непереваренной пищи, жировые компоненты.
Инструментальные исследования
Инструментальные обследования выполняются на специальной аппаратуре. Они высокоинформативны и безболезненны. Чаще всего назначается:
- Магнитно-резонансная томография. Исследование проводится на специальном аппарате, имеющем магнитное поле – томографе. Он бывает открытого и закрытого типа. Исследование позволяет получить объемные и четкие изображения органа. Этим способом диагностируют структурные изменения поджелудочной железы, нарушение кровотока, опухолевые процессы.
- Ультразвуковое исследование. Диагностика помогает определить формы, размеры органов ЖКТ, наличие или отсутствие патологических изменений в них.
- Компьютерная томография. Рентгенологический вариант диагностики позволяет получить снимки пораженного органа, выполненные в нескольких проекциях. КТ дает возможность выявить изменение размеров, контуров, внутренней структуры железы.
- Обзорное рентгенографическое исследование. Основано на том, что ткани неодинаковой плотности по-разному поглощают рентгеновские лучи. Кости выглядят на снимках более светлыми участками. Методика позволяет уточнить строение поджелудочной железы, наличие или отсутствие инородных тел и новообразований.
- Эндоскопическая ретроградная холангиопанкреатография. Диагностика назначается для определения причины, вызвавшей воспалительный процесс и предупреждения вероятных осложнений заболевания. Диагностика проводится с применением эндоскопа. Он оборудован камерой и осветительным прибором. Во время процедуры возможно совершение некоторых манипуляций – забор кусочка органа для дополнительного исследования (биопсии), устранение излишков жидкости.
Уточнить патологию позволяет комбинация нескольких способов диагностики.
Диета

Для снятия нагрузки с воспаленной поджелудочной железы в остром периоде на несколько дней назначается лечебное голодание.
Если же признаки болезни выражены незначительно, рекомендуют диету с невысоким содержанием жиров. Она выполняется по принципу дробного питания. Еда должна поступать в желудочно-кишечный тракт тёплой, небольшими порциями и в измельченном виде.
На некоторое время из рациона исключаются определенные категории продуктов:
- копчености;
- маринады;
- кукуруза;
- жирные и жареные блюда;
- бобовые;
- грибы;
- цитрусовые соки (апельсиновый, грейпфрутовый);
- свежая выпечка;
- соусы, приправы.
Алкоголь находится под запретом. Еда должна быть низкокалорийной.
В рацион желательно включить:
- овощные пюрированные супы;
- нежирную рыбу и мясо;
- каши (рисовую, гречневую, овсяную);
- молочные продукты (творог, молоко, простоквашу, сыр, кефир);
- сливочное и подсолнечное масло в небольшом объеме.
Рекомендуется пить много жидкости: чистой воды, морсов, отвара плодов шиповника, компотов, киселей, узваров, овощных или фруктовых соков. Продолжительность диеты всегда индивидуальна и зависит от состояния здоровья и возраста пациента.
Лечение

Терапия реактивного панкреатита подразумевает лечение основного заболевания, устранения патологических симптомов в железе и восстановление нормального функционирования органа. Проходить она должна под наблюдением специалиста.
Обычно назначаются:
- Ферментные препараты (Мезим, Панзинорм, Креон). Воспаленная железа не вырабатывает в достаточном количестве отвечающие за процесс переваривания пищи ферменты. Для восполнения их дефицита, а также предупреждения гниения и брожения еды в кишечнике рекомендуются на основе панкреатина.
- Мочегонные средства (Диакарб, Триампур, Фуросемид). Чтобы вывести излишки жидкости из организма назначаются.
- Антигистаминные препараты (Пипольфен, Кларитин, Перитол, Супрастин). Средства помогают предотвратить или устранить признаки аллергии.
- Обезболивающие препараты (Диклофенак, Трамадол, Ибупрофен, Метамизол). Эффективно устраняют дискомфортные ощущения.
- Ветрогонные средства (Эспумизан, Симетикон). Помогают избавиться от избыточного газообразования.
- Спазмолитические средства (Эуфиллин, Но-шпа, Папаверин, Платифиллин). Эффективно снимают спазмыгладкой мускулатуры.
- Антибиотики (Азитромицин, Гентамицин, Левомицетин, Офлоксацин, Ампиокс, Ципролет, Амоксиклав). Применяются при риске инфицирования органов ЖКТ, формировании гнойных очагов. Лекарства предотвращают тяжелые осложнения (забрюшинную флегмону, сепсис, абсцесс, холецистит, гиповолемический шок, перитонит).
- Глюкокортикоиды (Преднизолон, Метилпреднизолон). Назначаются при неэффективности применяемых схем лечения. Они за короткий период подавляют воспаление в железе.
- Витаминно-минеральные комплексы (Компливит, Витрум, Центрум, Триовит). Они необходимы для повышения защитных функций организма.
Иногда пациенту может понадобиться хирургическое вмешательство.
Применение рецептов народной медицины

Реактивный панкреатит невозможно полностью излечить народными средствами. Но помощь фитотерапии помогает ускорить процесс выздоровления.
Травяные отвары и настои оказывают антимикробный и желчегонный эффект, воздействуют как болеутоляющие, успокоительные, спазмолитические, противовоспалительные средства.
Популярные рецепты:
- настой из листьев подорожника – 2 ст. л. сухих компонентов соединяют с 300 мл воды, затем настаивают в течение 24 часов. Пьют до приема пищи по 100 мл 3 раза в сутки около 3 недель;
- ромашковый чай – 250 мл кипятка соединяют с 1 ст. л. сухих цветов растения. Употребляют за один прием. Курс лечения – не меньше 2 месяцев;
- настой из кукурузных рылец – 10 г ингредиентов соединяют с 250 мл кипятка, настаивают 1 час и пьют по 50 мл 3-4 раза в день. Курс лечения – 2 месяца;
- отвар из смеси (в равных пропорциях) цветов ромашки, календулы, листьев мяты перечной, тысячелистника и зверобоя – 2 ст. л. ингредиентов засыпают в 200 мл горячей воды. Затем лекарство необходимо выдержать на водяной бане в течение 15 минут. Принимают по 50 мл 4 раза в сутки 2-3 недели;
- настой календулы – 1 ст. л. цветков растения заливают 250 мл кипятка, настаивают 8-10 часов. Пьют по 70 мл 3 раза в день до приема пищи. Лечение продолжается 1 месяц;
- овсяной отвар –100 г овса необходимо кипятить на маленьком огне в 1,5 л воды в течение часа. Затем нужно остудить и процедить смесь. Употребляют по 100 мл 4 раза в день.
Для эффективности терапии чрезвычайно важно придерживаться правил приготовления и дозировок.
Сокотерапия при панкреатите

Употребление овощных и фруктовых соков оказывает желчегонное, противовоспалительное, детоксикационное, ранозаживляющее, спазмолитическое действие. Но их разрешают пить лишь через несколько дней после купирования симптомов приступа.
Эффективные комбинации:
- смесь картофельного и морковного соков – по 75 мл каждого из ингредиентов соединяют с 1,5 ч. л. оливкового масла и употребляют за 30 минут до приема пищи по 150 мл 3 раза в день;
- соединение в равных пропорциях сока картофеля и топинамбура – рекомендуют по 100 мл 4 раза в день.
Для нормализации пищеварения, устранения отеков, снижения уровня холестерина полезен рассол квашеной капусты. Его принимают по 50 мл натощак 2 раза в день.
Осложнения
Расположение поджелудочной железы (неподалеку от большой аорты и важных внутренних органов) способствует стремительному распространению патологического процесса. Осложнения могут развиваться за очень короткий период. Некоторые из них заканчиваются летальным исходом.
К основным последствиям относят:
- перитонит;
- сахарный диабет;
- сепсис;
- холецистит;
- забрюшинную флегмону;
- гиповолемический шок;
- псевдокисты;
- внутренние кровотечения;
- сердечнососудистые, почечные патологии;
- печеночную недостаточность;
- абсцесс;
- панкреатогенный асцит;
- язвенную болезнь;
- механическую желтуху.
Реактивный панкреатит обычно развивается быстро, протекая в острой форме. Основной симптом – дискомфортные ощущения в зоне подреберья или боли опоясывающего характера. Лечение недуга заключается в коррекции питания и консервативной терапии. При быстром обращении за медицинской помощью и выполнении рекомендаций специалиста удается избежать осложнений.