Симптомы и признаки панкреатита
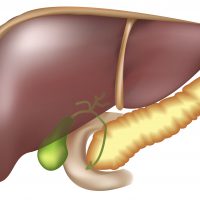
Панкреатит — тяжелое заболевание поджелудочной железы (ПЖЖ) — важнейшего органа, который выполняет одновременно внешне- и внутрисекреторные функции. Симптомы панкреатита неспецифичны, поэтому без качественной и тщательной диагностики болезнь не победить.
Как часть эндокринной системы, поджелудочная железа производит гормоны: инсулин и глюкагон, регулирующие уровень глюкозы в крови.
Как железа внешней секреции, ПЖЖ выделяет пищеварительный сок, в состав которого входят неактивные предшественники ферментов:
- амилазы для расщепления углеводов;
- липазы для липидов;
- трипсина и химотрипсина для переваривания белков;
В двенадцатиперстной кишке они приобретают активную форму и начинают работать. Но иногда при нарушении оттока желчи камнем, закупорившим желчевыводящие пути, это происходит еще в самой поджелудочной железе, что приводит к перевариванию ее стенок и острому воспалению. В результате развивается панкреонекроз (гибель части клеток) — состояние, которое при обширном варианте, угрожает жизни пациента.
Причины панкреатита

В 95—98% случаев панкреатит развивается, если человек:
- Злоупотребляет алкоголем. Каждый второй случай панкреатита связан именно с этим фактором. Этанол провоцирует повышение концентрации ферментов в поджелудочном соке. В результате секрет становится гуще, хуже оттекает и активизируется раньше времени. Кроме этого, спиртные напитки вызывают спазм сфинктера, расположенного между ПЖЖ и двенадцатиперстной кишкой.
- Питается острой и жирной пищей. По этой причине болезнь обостряется, как правило, после обильных застолий с горячительными напитками.
- Страдает от желчнокаменной болезни (ЖКБ). Каждый пятый случай панкреатита является ее осложнением.
Причины острого панкреатита

Факторы риска, провоцирующие воспаление ПЖЖ:
- Травмирование в живот.
- Инфицирование, например, вирусами гепатита B и C. Иногда панкреатит может развиться после гриппа или эпидемического паротита (свинки).
- Хирургическое лечение желудка и желчегонных путей.
- Язва двенадцатиперстной кишки.
- ЭРХПГ — эндоскопическое ретроградное холангиопанкреатографическое исследование.
- Прием сульфаниламидов, антибиотиков, эстрогенов, Фуросемида.
- Аскаридоз и другие глистные инвазии.
- Заболевания сосудистого русла.
- Наследственная предрасположенность.
- Нарушения обменных процессов и работы эндокринной системы.
У трети больных причина панкреатита остается невыясненной.
Виды панкреатита
Различают острый и хронический панкреатит. Острая форма по распространенности занимает 3-е место среди патологий пищеварительного канала. Впереди только острый аппендицит и холецистит. Чаще всего признаки панкреатита появляются у лиц в возрасте 25—55 лет, предпочитающих жирные, острые блюда и спиртное. Среди них около 2/3 — это женщины, которых трудно назвать пьяницами и обжорами. У многих из них желчнокаменная болезнь, которая повышает вероятность развития панкреатита.
При идиопатической форме, причина которой до сих пор не выяснена, больные не злоупотребляют алкоголем, не страдают от ЖКБ и не объедаются. Эта форма встречается у каждого десятого с диагнозом «панкреатит».
Симптоматика острой формы заболевания

Первые признаки панкреатита проявляются в виде:
- Опоясывающей боли в области живота, в срединной или левой его части, отдающей в спину. Выраженность боли при панкреатите может быть разной, место локализации тоже. Возможен болевой шок. Больные часто лечатся от гастрита или идут за консультацией к кардиологу. Диагностика, основанная только на клинических проявлениях, дает ложный результат.
- Тошноты и рвоты с желчью, не приносящей облегчения. Голодание помогает успешному лечению.
- Одышки, которая появляется после приступов рвоты из-за обезвоживания организма.
- Повышенной температуры, гипо- или гипертонии из-за стремительного развития воспаления.
Симптомы панкреатита также могут быть в виде:
- Вздутия живота из-за несокращающегося желудка и кишечника.
- Общей слабости.
- Синюшных пятен в области поясницы и пупка из-за проникновения крови под кожу.
- Учащенного пульса.
- Желтых склер, характерных для механической желтухи, развивающихся из-за сдавливания общего канала уплотненными частями ПЖЖ.
- Кашицеобразного пенистого зловонного стула с примесями непереваренной еды.
- Худобы, свидетельствующей о плохом усвоении пищи. Причина в недостаточном уровне ферментов.
- Бледной кожи с переходом в серо-землистый оттенок.

Как настоящую катастрофу больные и врачи расценивают симптомы при некротическом панкреатите поджелудочной железы.
Проблемы с диагностикой и лечением гнойного панкреатита, холецистохолангипанкреатита с обтурациями и закупорками протоков решаются во время лапаротомии. Остальные формы лечатся консервативно.
Что делать во время приступа?
При остром панкреатите, опасном для жизни состоянии, которое ежеминутно ухудшается, вызывают неотложку.
До приезда врачей:
- Нельзя ничего есть и пить, чтобы избежать дополнительного раздражения ПЖЖ.
- Для уменьшения боли лучше лечь и расслабить мускулатуру живота.
- К больному участку приложить холод в виде пузыря со льдом или грелки с холодной водой.
Не принимать никаких медикаментов, чтобы не смазать симптомы при панкреатите и не усложнить диагностику.
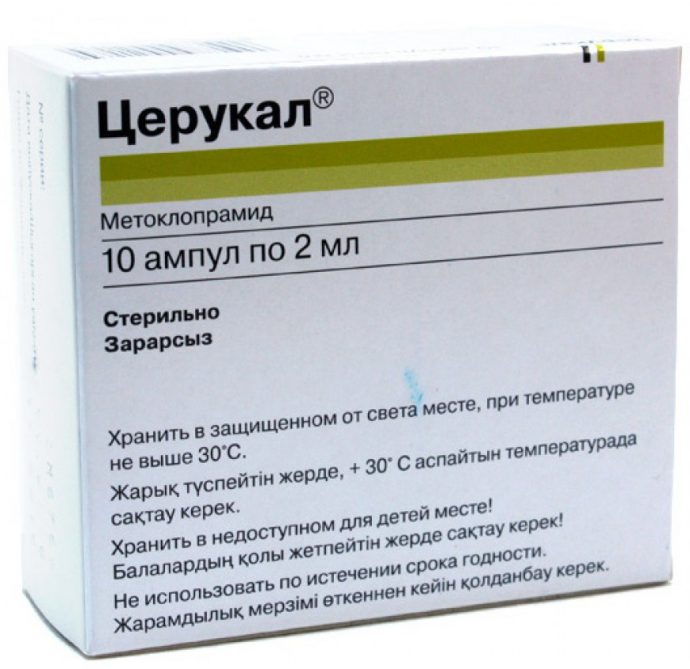
Врачи скорой помощи:
- Пунктируют вену, вводят физраствор.
- Дают выпить:
- противорвотный препарат, например, Метоклопрамид (Церукал) 10 мг;
- Кеторолак для обезболивания;
- Омепразол (Квамател) 40 мг или Сандостатин (Октреотид) 250 мг и другие ингибиторы протонной помпы, обладающие антисекреторным действием.
Диагностика панкреатита
Понадобится комплексное исследование, а именно:
- общий анализ крови (о воспалении скажет высокий уровень лейкоцитов);
- биохимия крови (диагноз подтверждает высокий уровень амилазы);
- анализ мочи;
- УЗИ, позволяющее оценить состояние протоков желчного пузыря и ПЖЖ, выявить при наличии новообразования и кисты;
- МРТ или КТ для определения патологических участков железы и плана возможного хирургического вмешательства.
Лечение острой формы
Основные принципы:
- голод;
- жажда;
- строжайшая диета.
Возможна фитотерапия с использованием растений-регенераторов.
Лечение острой формы панкреатита непростое и довольно дорогое. Проводится в палате интенсивной терапии, где можно стабильно мониторить гемодинамические показатели, и лечить начинающиеся осложнения.
Больной принимает:
- внутривенно Контрикал и Реополиглюкин;
- мочегонные составы, например, Диакарб или Фуросемид, для выведения токсичных веществ из организма и ферментов из плазмы крови.
Хирургическое лечение
Показано при диагнозах «обширный панкреонекроз» и «абсцесс ПЖЖ». Оперативное вмешательство требуется в 10—20% случаев. Оно может проводиться в виде резекции то есть удаления части железы или создания искусственного пути, по которому будет оттекать панкреатический сок из ПЖЖ.
Лапароскопия проводится при симптомах перитонита. Лапаротомия показана, если имели место ранее проведенные операции на животе.
В 75—80% случаев исход операций положительный. Иногда больных не удается спасти (20—40%), потому что к врачу они поступают с диагнозом панкреонекроз, когда часть органа уже погибла.
Для восстановления после операции больной принимает антибактериальные составы, блокирующие воспаление.

Врач назначает:
- воздержание от пищи на протяжении нескольких дней;
- антибиотики (фторхинолоны или цефалоспорины) при нагноении;
- антациды (карбонаты магния и кальция) для снижения уровня кислой среды желудка;
- заместительную терапию ферментными составами;
- спазмолитики и обезболивающие препараты (Мебеверин, Дротаверин, Папаверин, Анальгин, Ибупрофен, Промедол). С их помощью также снимается головная боль при панкреатите.
В зависимости от того, как проявляется панкреатит у взрослых, могут быть назначены:
- гормоны;
- метаболитные комплексы;
- седативные составы;
- желчегонные препараты;
- кальций.
Коллоидные растворы вводятся, если снижается концентрация альбумина в плазме крови. При показателе гематокрита меньше 25% переливают эритроцитарную массу.

Хроническая форма
У хронического панкреатита (ХП) признаки несколько стертые, ремиссии сменяются обострениями. Нормальную ткань железы замещает рубцовая ее разновидность, что нарушает функции органа.
В течении болезни выделяют периоды:
- Начальный. Может длиться около 10 лет. В таких случаях панкреатит болит, как правило, через 15 минут после приема пищи.
- Выраженное повреждение ПЖЖ, при котором орган вырабатывает меньше ферментов и гормонов. Болезненность ослабевает или может вообще отсутствовать. Человек страдает от гиповитаминоза, дефицита жирорастворимых витаминов, быстро утомляется, его кожа становится сухой и бледной. Периодически возможны: диарея, метеоризм даже при нормальном аппетите. По 2—3 раза в год болезнь обостряется и человек оказывается в стационаре.
Панкреатопатия лечится с использованием ферментных и желчегонных препаратов, таких как:
- Дигестал;
- Панцитрат;
- Креон;
- Фестал.
Из прокинетиков могут быть назначены:
- Дуоденостаз;
- Домперидон;
- Цизаприд.
После снятия боли пациент выписывается. Но повторный приступ может случиться, даже если им соблюдается диета, и регулярно принимаются назначенные медикаменты.

Формы ХП
Различают следующие его виды:
- Первичный (когда воспаление изначально локализовано в ПЖЖ).
- Вторичный панкреатит, еще называемый сопутствующим из-за развития на фоне язвенной болезни, хронического гастроэнтероколита и других заболеваний пищеварительного канала.
- Болевой то есть с болезненным синдромом, который случается после приема спиртного или обильной еды.
- Псевдоопухолевый, напоминающий рак ПЖЖ с желтушностью склер и кожного покрова.
- Бессимптомный, когда человек и не подозревает о нарушениях, которые имеют место в его организме.
- Диспепсический, приводящий к снижению веса тела, постоянному вздутию живота и диарее.
Хронический панкреатит можно определить в результате комплексного обследования в гастроэнтерологическом кабинете. В лаборатории определяют уровень эластазы, а также наличие непереваренного жира в каловых массах. Одни лишь данные УЗИ не могут быть основанием для диагноза, потому что специфические признаки при панкреатите отсутствуют.
Хронический панкреатит приводит к снижению уровня секретируемого гормона инсулина, что в итоге приводит к сахарному диабету. В таком случае больной идет к эндокринологу и тот уточняет схему лечения и диету.
Контроль врача за симптомами болезни, лечением и правильностью питания поможет избежать осложнений, как и новые медицинские разработки, суть которых заключается в ведении лекарства в нужный участок при помощи чрескожных манипуляций (пункций). Сюда же можно отнести эндоскопию, открывающую доступ к органу через рот. Так удаляют кисты ПЖЖ и ставят стенты, восстанавливающие отток панкреатического сока. Эти методы просты, доступны и малотравматичны. Часто они являются единственно возможными, если противопоказано хирургическое лечение.
Диетическое питание

Диета помогает исключить голодные боли при панкреатите. Ее суть заключается:
- В ограничении жирной пищи.
- В исключении:
- крепких бульонов;
- фруктовых соков;
- приправ;
- острых закусок;
- колбасных изделий;
- консервов;
- копченостей и жареных блюд;
- продуктов, богатых грубыми пищевыми волокнами, например, капусты и бобовых.
Под запретом прием:
- газированных напитков;
- алкоголя, особенно крепкого спиртного и сладких ликеров;
- шоколада;
- кофе.
Пища должна быть теплой, разнообразной, несмотря на вышеперечисленные ограничения.
Полезно употреблять:
- нежирный и некислый творог, неострые сыры, кефир;
- омлеты на пару;
- мясо курицы, кролика, индейки, говядина в виде котлет, суфле и пюре;
- супы слизистой консистенции;
- нежирные сорта рыбы;
- сухари;
- запеченные груши и яблоки;
- жидкие каши, вермишель, макароны.
Рекомендовано дробное питание маленькими порциями до 6 раз в день.
Из напитков разрешена минеральная негазированная вода, отвар шиповника и чай без сахара. С ними нормализуется моторика желудка, происходит постоянный отток слизи и секрета, уменьшается воспаление ПЖЖ и застой желчи. Минералку принимают за полчаса до еды, если кислотность желудочного сока снижена, и за 1,5 часа, если повышена.
Клиника панкреатита требует дополнения к диете в виде поливитаминных комплексов, содержащих витамины A, K, PP, C и группы B, а также санаторного лечения.