Язва двенадцатиперстной кишки – симптомы и лечение
Язвенная болезнь желудка и 12-перстной кишки патология хроническая, характеризующаяся появлением на слизистом слое изъязвления, повреждения. Постепенно слой продолжает разрушаться, происходит поражение слоев, расположенных более глубоко, возможны осложнения в виде кровотечений или прободения стенок органов. В зависимости от того, где конкретно локализуются дефекты, различают патологию 12-перстной кишки, желудка. Обычно изъязвление развивается как следствие ранее приобретенного гастрита или гастродуоденита.
Заподозрить возникновение язвенной болезни можно, ощутив боли в подложечной зоне слева. При этом они могут различаться в зависимости от места образования изъявления. Болевые ощущения отличаются периодичностью, могут затухать и вновь возобновляться. Обострения заболевания, как правило, приходятся на весну и осень, если же рассматривать гастрит, то сезонное течение отсутствует.
Главные причины, ведущие к патологии
Язва желудка, язва двенадцатиперстной кишки весьма похожи, если рассматривать симптомы патологий и причины их развития. Когда развивается подобная патология, в первую очередь медики обвиняют бактерии Helicobacterpylori. Негативно сказывается и продолжительный прием – не менее месяца – противовоспалительных неспецифических фармакологических препаратов, кортикостероидов и цитостатиков.
Обыкновенный и, казалось бы, совершенно безобидный аспирин способен привести к неприятным последствиям. Фармацевтические препараты не только вредят слизистому слою желудка и 12-перстной кишки, но и снижают его защитные характеристики, повышая заодно агрессивные факторы. При приеме такого рода лекарств может увеличиваться уровень соляной кислоты, а также нарушаться моторика органов.
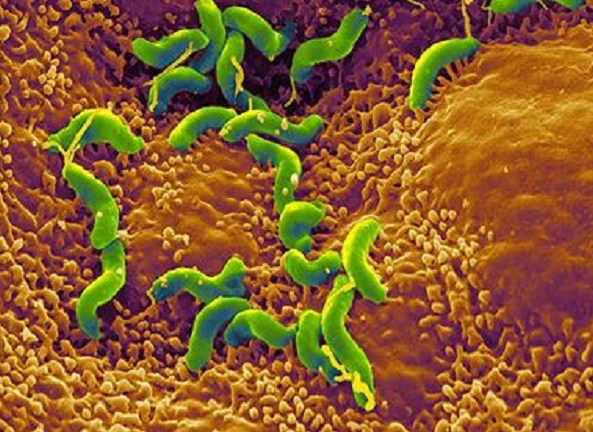
Что до Helicobacterpylori, как причина язвенной болезни эта бактерия была определена в 1982 году. Австралийские ученые смогли доказать, что именно этот микроорганизм является возбудителем желудочной инфекции, которая и ведет к воспалению и последующей язве. Бактерия прекрасно приспособлена к выживанию в кислотной среде, при этом она способствует повышенной концентрации соляной кислоты. Маскируется бактерия просто мастерски – иммунная система не обнаруживает вредителя. Даже в случаях, когда язвенная болезнь не развивается, именно Helicobacterpylori виновна в появлении гастритов и дуоденитов.
Однако какими бы ни были основные причины развития язвы желудка и двенадцатиперстной кишки, помимо их наличия требуется соответствующий фон, который создают факторы риска. Именно они являются благодатной почвой для возникновения патологий, оказывая при этом негативное воздействие на протекание болезни, становясь причиной рецидивов.
Факторы, способствующие развитию язвы
Имеется два вида факторов, приводящих к развитию язвенной болезни. На некоторые из них мы способны оказать влияние, на некоторые – нет. К модифицирующим факторам – тем, которые можно изменить – относят:
- Неправильное питание.
- Употребление спиртных напитков и курение.
- Факторы психологические, поскольку нервная система (ее состояние) напрямую связана с желудочной секрецией и с моторикой желудка. Как показывает статистика, у 50-60% пациентов язва развивается на почве депрессий и неврозов.

К факторам, не поддающимся коррекциям, относят:
- возрастная группа;
- половая принадлежность;
- наследственность.
Предполагается, что женский организм более устойчив к патологии за счет половых гормонов. Исключение могут составлять женщины, у которых наблюдается период менопаузы. У молодого поколения преобладает развитие язвы двенадцатиперстной кишки, у пациентов старшего возраста гораздо чаще наблюдается язва желудка.
Симптоматика патологии, болевой синдром

При язвенной болезни желудка и двенадцатиперстной кишки симптомы достаточно схожи. Базовым признаком, указывающим на возникновение язвенной патологии, является болевой синдром. Проявление ощущений такого рода свойственно более, нежели чем 80% пациентов при остром течении заболевания. В случае возникновения язвы боль может сосредотачиваться в определенном месте, либо растекаться по брюшной полости. Характер боли также может быть различным – возможно появление жжения, ноющей, колющей или режущей боли. В зависимости от того, где конкретно расположено изъязвление, меняется и характер ощущений:
- При язве двенадцатиперстной кишки симптомы включают ноющую боль, обычно она возникает спустя пару часов после еды. Кроме того, может наблюдаться изжога. Такие симптомы проявляются в связи с тем, что вырабатывающийся желудочный сок забрасывается в 12-перстную кишку и одновременно с пищей выступает раздражителем слизистого слоя.
- При язвенной болезни желудка у пострадавшего могут возникать голодные боли, наблюдающиеся за счет разрушения желудочным соком слизистого слоя вместо еды. Замечено, что возникающая рвота несколько снимает боль. Также купировать болевые ощущения может прием пищи.
Обычно отдача боли наблюдается в ключице справа, в поясничной области и нижнем грудном сегменте. Если имеется сочетание язвы двенадцатиперстной кишки и желудка, болевые ощущения возникают в правой руке, подреберье, в спине и области эпигастрия.
Прочие симптомы
Симптомы язвенной болезни желудка и двенадцатиперстной кишки также проявляются:
- Анемией, которая возникает в связи со скрытыми кровотечениями. При этом наблюдается повышенная усталость, одышка.
- Изжогой, которая проявляется как результат заброса содержимого желудка в пищевод.
- Тошнотой и рвотой на фоне увеличения количества соляной кислоты, нарушенной моторики.
- Изменением стула – запоры.
- При длительном течении заболевания – слабость, нарушение сна, общее недомогание.
- Снижением веса больного на фоне недостаточного приема пищи из-за боязни испытать боль.
На протяжении последнего десятилетия язвенные заболевания приобретали новые признаки и корректировали старые. Появилось немалое количество признаков атипичных, у некоторых видов язвы симптоматика неявно выраженная. Зачастую возникающие боли могут быть приписаны совершенно другим болезням – той же стенокардии или мочекаменной болезни. Иногда симптоматика не наблюдается вовсе, заболеванию сопутствует исключительно изжога. В 100% случаев 10% не имеет клинических проявлений. Признаки заболевания могут возникать только при начавшихся осложнениях.
Осложнения при язве
Наивысшая опасность язвы заключается в осложнениях, которые могут возникать при отсутствии требуемого лечения. При этом не исключен летальный исход для пациента. Осложнения язвенной болезни желудка и двенадцатиперстной кишки включают:
- Прободение язвы, когда на месте дефекта образуется сквозное отверстие. При этом пища через него поступает в брюшную полость. Пострадавшему необходима срочная помощь специалистов, поскольку в противном случае возникает перитонит, ведущий к летальному исходу.
- Пенетрацию язвы, при которой появляется сквозное отверстие между соседними органами.
- Стеноз привратника 12-перстной кишки, когда место перемещения пищи в кишечник из желудка сужается до такой степени, что пищевой комок не может быть эвакуирован.
- Внутреннее кровотечение. Пациент может и не подозревать о его наличии. При большой кровопотере возможен смертельный исход.
- Рецидив болезни, к которому способно привести курение, употребление алкоголя, прием фармацевтических препаратов.
- Онкология желудка и 12-перстной кишки, поскольку Helicobacterpylori вырабатывает канцерогены, являющиеся спусковым крючком для развития злокачественных образований на месте язв. Если говорить о язве 12-перстной кишки, при данной патологии онкология развивается достаточно редко.
При этом на возникновение осложнений указывает ряд симптомов, обнаружив которые необходимо немедленно обратиться за медицинской помощью. В список крайне опасных признаков входят:
- испражнения черного цвета или с примесью крови;
- тяжелая рвота с непереваренным содержимым, указывающим на непроходимость кишечника или с кровяными включениями при серьезной кровопотере;
- рвота веществом, подобным кофейной гуще;
- сильнейшая боль, локализующуюся в животе, рвота с кровью.
Лечение патологии

Лечение язвенной болезни желудка и двенадцатиперстной кишки может включать несколько этапов:
- применение лекарственных средств с целью устранения бактерии Helicobacterpylori;
- применение препаратов, снижающих кислотность желудка, стимулирующих заживление изъязвлений;
- строгое соблюдение диеты.
Лечение язвы желудка и 12-перстной кишки с применением лекарственных препаратов производится по разработанным схемам. Они включают использование антибиотиков, препаратов висмута, ингибиторов протоновой помпы. При этом необходимо помнить, что все препараты, их дозировку и способы приема определяет лечащий врач после сбора необходимых анализов, диагностики и установки правильного диагноза.
Диета является необходимым этапом лечения практически при всех желудочных патологиях. Если говорить о язвенной болезни, то ранее пациенты принимали пищу строго по установленным рецептам. Современная медицина говорит о том, что при разработке правильного меню достаточно убрать из рациона раздражающие факторы. К ним относят:
- крепкий кофе и спиртные напитки;
- пища излишне холодная или излишне горячая;
- пища острая, жареная, грубая, соленая.

Необходимо уменьшить порции, при этом увеличив количество их приема. Рекомендовано употреблять пищу мягкой консистенции, нежирную, несоленую. Для полезного и правильного меню хорошо подходят овощные и молочные супы, нежирные молочные продукты, негрубые каши, овощное пюре и яйца. Также продукты должны содержать повышенное количество витаминов и белков для ускоренного заживления дефектов слизистого слоя.
Как долго сидеть на диете
Если диета назначается в период обострения заболевания, она должна быть максимально щадящей. Пациент принимает в пищу продукты в жидком либо желеобразном состоянии, длительность такой диеты составляет от 10 до 15 дней. Затем происходит переход на полужидкую пищу – кашицы, пюре. Следующий этап – протертая пища. В этот период разрешается прием молочных продуктов, сливочного масла, пюре из говядины, нежирной отварной рыбы, яиц всмятку, протертого риса и манной каши, протертых супов и овощных пюре, киселей, чая.

В среднем диета должна длиться на протяжении 6 месяцев. Имеются и исключения в случаях, когда у пациента достаточно хорошее самочувствие. Спустя 2-4 месяца такие больные могут переходить на не протертую пищу, в меню можно включать сырые фрукты и овощи. Далее следует переход на рациональное питание. При этом продолжают действовать ограничения на грубую, холодную и горячую пищу, специи.
Оперативное вмешательство и реабилитация
При возникновении сложных ситуаций может потребоваться хирургическое вмешательство. Речь идет о перфорации язвы, непроходимости пилорического канала, обильном кровотечении в желудке или кишечнике. Современная медицина предлагает 2 вида оперативного вмешательства:
- резекция желудка;
- ваготомия.
Под резекцией понимают иссечение 2/3 желудка. При этом производится объединение с кишечником не удаленной части. Ваготомией называют пересечение нервов, которые являются стимуляторами для желудочной секреции. При этом они же становятся источниками рецидивов язвенных патологий. Бывают случаи, когда резекция сопровождается ваготомией.
Следует помнить, что при возникновении язвы желудка и двенадцатиперстной кишки хирургические процедуры проводятся исключительно в особых ситуациях. Любая оперативная процедура может быть чревата осложнениями, среди которых возникновение воспалений, нарушения в обменных процессах, кровотечения.
В периоды, когда стадия болезни неактивна, может быть назначено санаторно-курортное лечение. При этом имеются определенные противопоказания. Реабилитацию такого рода не проводят после хирургического вмешательства в течение 2-х месяцев, при осложнениях, при сопутствующих тяжелых заболеваниях.
 Эрозивный бульбит симптомы и лечение
Эрозивный бульбит симптомы и лечение Гастродуоденит симптомы и лечение
Гастродуоденит симптомы и лечение Функциональная диспепсия желудка – симптомы и лечение
Функциональная диспепсия желудка – симптомы и лечение Техника и алгоритм промывания желудка
Техника и алгоритм промывания желудка Развитие поноса при беременности: что делать и как лечить
Развитие поноса при беременности: что делать и как лечить Как восстановить желудок после отравления
Как восстановить желудок после отравления