Обострение хронического холецистита
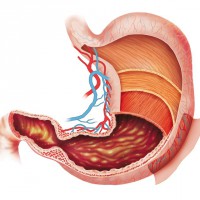
Такое распространенное заболевание, как хронический холецистит, вызывается вторжением патогенных микроорганизмов или паразитов в пределы желчного пузыря. Отправной точкой также может стать содержимое кишечника, а именно – двенадцатиперстной кишки. Для хронической формы характерно неравномерное течение, ремиссия (спокойный, безболезненный период) чередуется с обострением.
Последний этап представляет серьезную опасность, так как может вызвать серьезное воспаление печени, попадание желчи в кровь человека или брюшную полость. Своевременное лечение обострений позволит купировать симптомы и избавиться от негативных последствий болезни.
Типы хронического холецистита

Различают две разновидности заболеваний: калькулезная и некалькулезная. Первый вид характеризуется сочетанием воспаления пузыря с желчнокаменной болезнью, то есть образованием конкрементов (в просторечии – камней). Второй не имеет подобных осложнений.
От этого зависит и характер обострения. Необходимо учитывать данный момент при диагностике и терапии.
Причины острой стадии

Обострение желчного пузыря вызвано различными факторами. Они влияют не только на воспалительный процесс, но и на характер заболевания: калькулезный или бескаменный.
Острая стадия бескаменного хронического холецистита вызывается:
- перееданием;
- злоупотреблением копченой, жирной пищей;
- чрезмерным потреблением спиртного;
- сильным стрессом;
- пищевой аллергией;
- неправильным рационом (с пониженным содержанием растительных волокон, клетчатки).
Рецидив калькулезного холецистита провоцируется:
- усиленными физнагрузками (особенно после долгого периода малоподвижного образа жизни);
- тряской в транспорте;
- резким изменением положения тела (особенно после плотного приема пищи).
В группе риска пациенты, страдающие:
- ожирением;
- дискинезией или аномалиями желчных путей;
- простудными заболеваниями;
- обострениями хронических патологий.

Также хронический холецистит на этапе обострения представляет потенциальную опасность для беременных женщин или для людей, испытывающих переохлаждения.
Симптоматика обострений
Характерный признак заболевания – боли под правым ребром.
Чтобы не перепутать ее с симптоматикой иных заболеваний, рекомендуется ориентироваться на следующие факторы:
- болевые ощущения появляются и усиливаются после приема жирных блюд;
- длительность болей составляет два-три часа, стадия обострения может продолжаться до семи недель;
- характер болей тупой или ноющий;
- острая боль обычно имеет кратковременное явление;
- неприятные ощущения могут отдаваться вверх, в область плеча или шеи.
Также к симптомам обострения хронического холецистита, требующим лечения, относятся:
- горький или металлический привкус во рту;
- проблемы с аппетитом вплоть до полной его потери;
- рвота после употребления жирной пищи;
- длительная не утихающая тошнота;
- вздутие живота;
- нарушения дефекации (запор, диарея).

Два последних симптома нуждаются в особом внимании, так как свидетельствуют о сопутствующих патологиях, например, гастрите или панкреатите.
При длительном развитии хронического холецистита, без лечения обострений, пациент может испытывать также нервозность, слабость, повышенную утомляемость. Снижается иммунитет, что приводит к частым простудным заболеваниям.
Диагностика обострения холецистита
При посещении врача первым шагом являются сбор анамнеза и осмотр. Доктор особо обращает внимание на причины, которые могут привести к поражению желчевыводящих путей. Производится пальпация, врач проверяет органы брюшной полости. У пациентов, страдающих холециститом, наблюдаются яркие болезненные ощущения при нажатии на желчный пузырь. Одним из характерных проявлений является так называемый симптом Мюсси: боль возникает при нажатии на кивательные мышцы над ключицами.
Следующий этап диагностики – лабораторные анализы:
- общий анализ крови, определяющий количество лейкоцитов и скорость оседания эритроцитов. Яркий симптом хронического холецистита – лейкоцитоз (повышение числа лейкоцитов). При этом лейкоцитарная формула сдвигается влево;
- биохимический анализ крови, измеряющий следующие показатели: щелочную фосфатазу, прямой билирубин, α₂- и β-глобулины, γ-глутамилтранспептидазу. На основе их изменения определяется характер заболевания.
Дуоденальное зондирование желчного пузыря
Данный способ диагностики является одним из самых эффективных для определения хронического холецистита. Она производится с помощью специального зонда, на конце которого располагается тяжелая олива, облегчающая глубокое проникновение шланга. Зонд оснащен отметками, позволяющими регулировать его положение в пищеводе.
Процедура производится натощак, последний прием пищи должен быть не позднее 18.00 предыдущего дня. За несколько часов до операции не рекомендуется пить воду: это поможет избежать появления рвотных масс и облегчит диагностику. Проводится процедура сидя, пациент держит в руках лоток для слюны. Медсестра вводит кончик зонда с оливой в полость рта, укладывает на корень языка и совершает небольшие поступательные движения. Одновременно пациент сглатывает, что способствует дальнейшему перемещению зонда.
Когда он достигает желчного пузыря, производится забор содержимого. Врач берет три пробы, которые анализируются, и на основе которых формируется общая картина заболевания.
УЗИ желчного пузыря
Еще один вид диагностики, применяемый перед лечением хронического холецистита в стадии сильного обострения, – это ультразвуковое обследование. В отличие от дуоденального зондирования, данная процедура безболезненна для пациентов, однако требует тщательной подготовки. В частности, запрещается есть за восемь часов до диагностики.
Также рекомендуется:
- очистить кишечник, чтобы избежать газообразования;
- отказаться от продуктов, провоцирующих образование газов (бобовые, газировка, сырые фрукты и овощи и т.д.), за три-пять дней до осмотра;
- исключить из рациона алкогольные напитки.
Врач также может рекомендовать прием ветрогонных и ферментных препаратов, например, панкреатина.
Сама процедура предельно проста: врач укладывает пациента на кушетку, на живот наносит специальный гель. Осмотр производится с помощью специального датчика. Изображение немедленно выводится на монитор, что позволяет моментально оценить состояние желчного пузыря. Узнать результаты можно незамедлительно, в этом преимущество ультразвукового исследования. Еще один плюс: процедура не имеет противопоказаний, подходит даже беременным женщинам.
Перечень рекомендованных препаратов

Основным методом лечения при хроническом холецистите в период обострения является медикаментозная терапия. Список лекарств определяет специалист на основе результатов анализов.
Чаще всего применяются препараты следующих категорий:
- Спазмолитики снижают тонус пораженного органа, снимают спазмы и убирают болезненные ощущения. Применяются с осторожностью, так как могут нарушать работу пищеварительных желез.
- Комбинированные препараты сочетают спазмолитики с анальгетиками (баралгин, спазмалгон и т.д.).
- Нестероидные противовоспалительные препараты уменьшают воспалительный процесс, обезболивают и снимают температуру. Основные компоненты данных лекарств – ибупрофен и парацетамол, которые также нередко применяются в комбинированных средствах.
- Желчегонные препараты делятся на две группы: средства, стимулирующие выработку желчи, и лекарства, усиливающие моторику поврежденного органа.
- Пропульсанты используются при пониженном тонусе желчевыводящих путей.
Диета при холецистите

Так как основным возбудителем заболевания является неправильное питание, необходимо в первую очередь пересмотреть рацион. Категорически запрещены продукты, обостряющие хронический холецистит.
Правила планирования рациона определены медиками, рекомендована диета 5А. Главный принцип – дробное питание, не менее четырех приемов пищи. Блюда должны быть отварными или приготовленными на пару.
Список запрещенных к употреблению продуктов включает в себя:
- орехи;
- желтки яиц;
- сдобную выпечку;
- кремы;
- мороженое.
Более подробные инструкции, включая распечатку диеты 5А, можно получить у лечащего врача.