Болезнь Крона
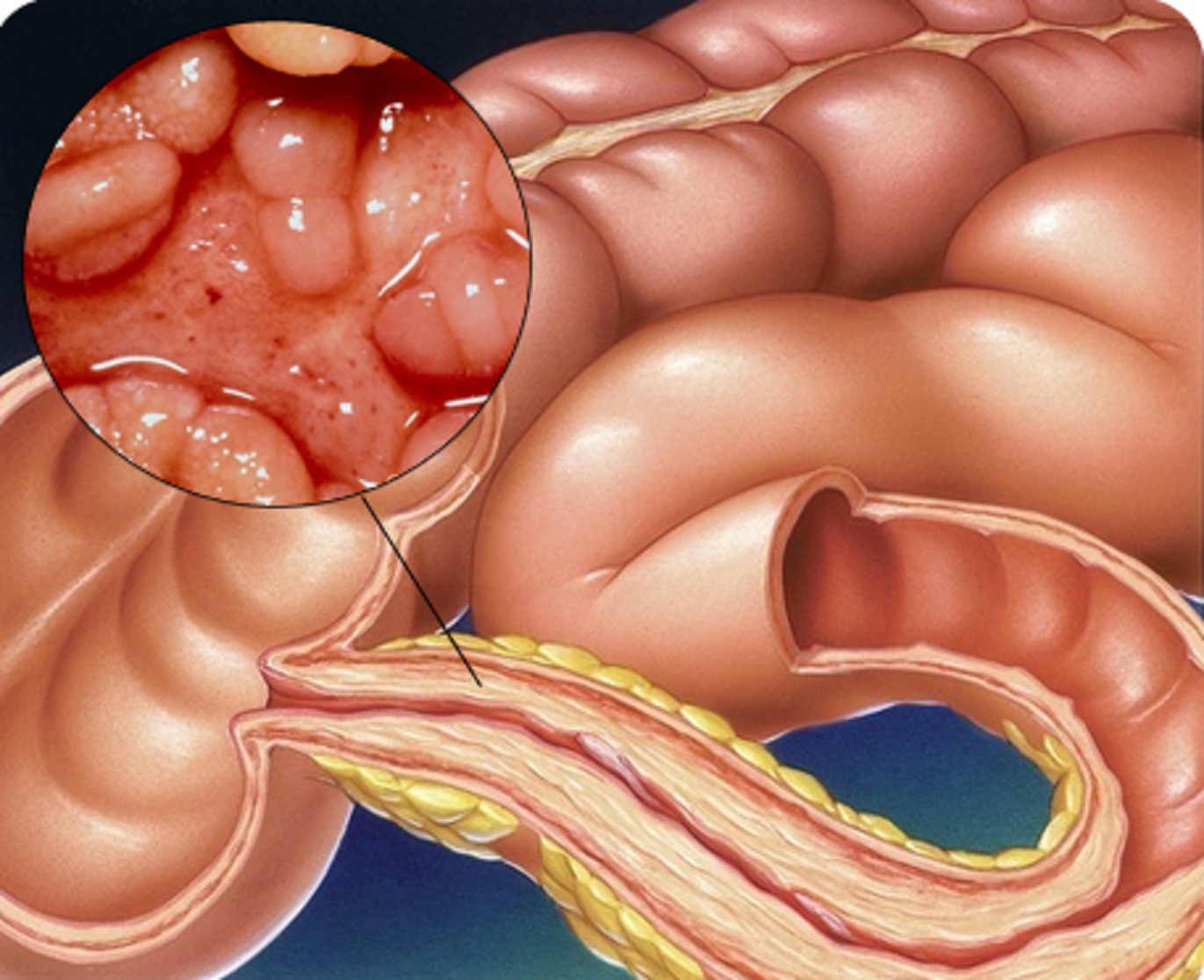
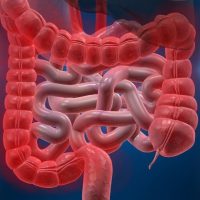
Болезнь Крона – воспалительная патология кишечника хронического характера, которая способна поразить разный участок пищеварительной системы – от полости рта и до анального отверстия. Часто потрясается подвздошная кишка. Заболевание сопрягается болями в животе, нарушением питания, поносом, снижением веса.
Общее описание

Что такое болезнь Крона? Рецидивирующая патология ЖКТ неясного происхождения, отличающаяся трансмуральным расширением воспалительного течения. Прогрессирование болезни ведет к повреждению наиболее глубоких слоев, образуя сильные боли и приводя к истощению организма, порой заканчиваясь развитием опасных осложнений, грозящих жизни человека.
Заболевание Крона считается неизлечимым, но имеющиеся способы поддерживающего лечения могут заметно снизить проявления симптоматики и даже способны достичь продолжительной устойчивой ремиссии.
Этот недуг встречается достаточно редко, наблюдается у людей возрастом 20-40 лет, хотя образования у детей также не исключаются. Мужское население подвержено патологии сильнее, чем женщины.
Классификация
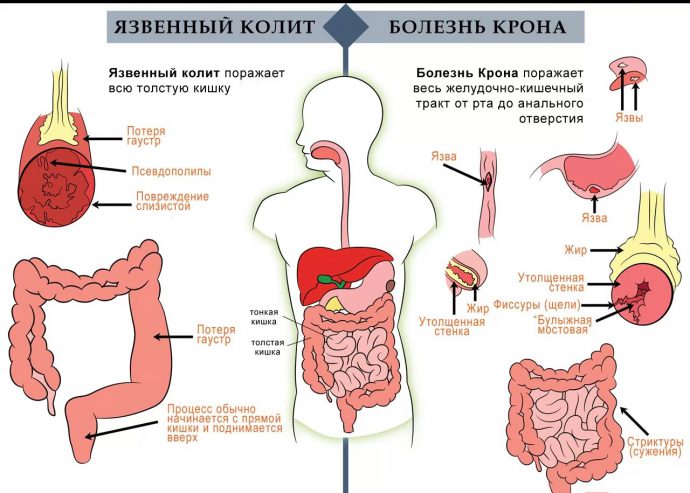
При патологии Крона обычно опираются на классификацию, которая основана на расположении воспалительных процессов в разных участках ЖКТ.
Различают несколько главных форм заболевания:
- Гастродуоденит – воспалительное течение наблюдается в 12-перстной кишке, желудке;
- Илеит – воспаление происходит в подвздошной кишке;
- Еюноилеит – поражается тонкая и подвздошная кишка;
- Илеоколит – самая распространенная форма с нарушением толстой, подвздошной кишки;
- Колит – воспаление замечается в толстом кишечнике, иные органы не задеваются.
По форме развития различают острую патологию Крона (схожей на аппендицит) и хроническую (выражается коликообразными болями, в кале заметна кровь, слизь, напоминающую язвенный колит).
Причины
Главная причина происхождения заболевания Крона до конца неизвестна. Бывали предположения, что развитие было спровоцировано неверными диетами, постоянными стрессами. Но как выяснилось такие факторы способны лишь увеличить вероятность патологии, и не считаются его причиной.

Основными причинами риска становятся:
- наследственная предрасположенность – частота заболеваемости увеличивается в семьях, в которых кто-то из родственников болеет; патология может наблюдаться у близнецов, кровных братьев;
- инфекция – специалисты данной теории заявляют, что фактором заболевания Крона может являться патогенная микрофлора, т. е. разные вирусы, бактерии, провоцируют воспаление в любых частях кишечника;
- иммунная система – системное повреждение органов при патологии Крона способны свидетельствовать об аутоиммунном характере недуга; выражается это в нарушении иммунитета, организм производит антитела против своих же клеток, уничтожая их и создавая воспаления в тканях органа;
- оральные контрацептивы – продолжительный прием (более 5 лет) повышает вероятность образования болезни Крона;
- окружающая среда – табачный дым, токсические вещества, структурные ингредиенты пищи могут вызвать аутоиммунное развитие, расстройство кишечника;
- противовоспалительные нестероидные лекарства (Диклофенак, Ибуфен) – бесконтрольное употребление или внезапная их отмена, способны вызвать воспаление.
Кроме этого, причиной могут стать стрессовые ситуации, психические расстройства, злоупотребление алкоголем.
Некоторые специалисты утверждают на возрастные изменения, употребление определенных медикаментов либо неправильное питание, содержащее рафинированные, жирные продукты.
Симптомы

Поскольку воспаление способно затронуть любой отдел пищеварительной системы, то и симптомы болезни Крона у взрослых будут самыми разнообразными. Симптоматика обусловливается локализацией поражения. Признаки бывают местные, общие, а также внекишечные.
Местные симптомы проявляются:
- болями в животе, они бывают несильными, а иногда острыми схваткообразными, сопрягающимися вздутием, тяжестью справой стороны; эти боли очень схожи на острый аппендицит;
- рвотой, тошнотой, снижением аппетита, также возможно распирание, вздутие, тяжесть, боли увеличиваются после употребления пищи;
- диареей, поносом с кровяной примесью – частый симптом заболевания Крона; такой стул может в сутки наблюдаться 10-20 раз, который сопровождается болями, но после дефекации она проходит;
- снижением веса, в связи с длительным воспалительным процессом получается изменение абсорбции питательных компонентов, витаминов, это способствует расстройству обмена и уменьшению веса человека, появлению камней в пузыре.
Общие признаки болезни Крона образуются вследствие интоксикации и ослабления защитных сил иммунной системы.
Замечается следующее:
- увеличение температуры, озноб;
- общее недомогание;
- анемия, изменение свертываемости крови;
- бессилие, переутомление.
Внекишечные проявления болезни Крона:
- повреждение глаз (конъюнктивит), ротовой полости (стоматит);
- расстройство желчевыводящих путей (цирроз);
- ухудшение почек (гидронефроз, цистит);
- вероятность появления новообразований;
- поражение кожного покрова (пиодермия);
- разлаживание суставов (моноартрит).

Часто, такие симптомы, как боль в животе, нарушение стула трудно отличить от иных патологий (язвенного колита, аппендицита). При таких проявлениях, как схваткообразные болевые ощущения, продолжающиеся более 6 ч., нужно обратиться к специалисту.
Диагностика
Перед тем как приступить к лечению заболевания следует установить точный диагноз. С целью исключения других недугов, имеющих похожие признаки, используется инструментальное обследование.
Диагностирующие методы подразумевают:
- УЗИ – определяет размер петель кишки и содержащей в брюшине свободной жидкости.
- Эндоскопия – обязательная процедура, происходит визуальное определение диагноза. Извлекают кусочек ткани для микроскопического исследования.
- Колоноскопия – обследуется внутренняя область кишечника.
- Компьютерная томография – выполняется, когда патология Крона усугублена болезнью иных органов, и определить диагноз трудно. Манипуляция способна установить состояние кишечника, стадию нарушения, расширение лимфоузлов, сокращение прохода кишки.
- Ирригография – помогает распознать частичные повреждения кишечника, сжатие его просвета, наличие язв, утолщения стенок и уменьшение их интенсивности.
- Контрастное МРТ – помогает узнать стадию повреждения, расширение лимфоузлов, увидеть свищевые ходы.
- Электрогастроэнтерография – обследует моторную функцию кишечника.
Обязательно используют лабораторные способы – анализ кала, крови, для исключения инфекционных недугов кишечника.
Лечение
Главная схема терапии состоит в применение лекарственных препаратов, нацеленных на устранение и уменьшение воспалительного течения в кишечнике, снижение частоты и длительности обострений, в стабилизации стойкой ремиссии.
Терапевтические мероприятия подразумевают:
- лечение медикаментозными средствами;
- симптоматическая терапия осложнений, которая часто требует оперативного вмешательства;
- выполнение диеты.
Тяжелые ситуации нуждаются в использовании сильных препаратов, комплексной терапии, а в момент обострения – хирургическом лечении.
Выбор способа обуславливается тяжестью развития, в проявлении симптоматики и общего состояния больного.
Медикаментозное лечение
Лекарства выбираются так, чтобы они благоприятно смогли повлиять на всех имеющихся раздражителей болезни Крона. Это связано с неясной причиной возникновения патологии.
Болезнь Крона, устранение симптомов и лечение у взрослых выполняется следующими лекарствами:
- Иммуносупрессоры (Инфликсимаб, Устекинумаб, Преднизолон, Азатиоприн) – снимают воспаление, но добиваются этого путем влияния на иммунную систему. Для наиболее выраженного результата может понадобиться комбинирование 2-х иммуносупрессоров.
- Антибиотики (Ципрофлоксацин, Трихопол, Метронидазол) – применяются при свищах, абсцессах, инфекционных обострениях.
- Противовоспалительные (Сульфасалазин, Азатиоприн) – устраняют воспаления и предназначены для поддержания ремиссии.
- Противодиарейные (Лоперамид, Цитрусил, Имодиум) – используются, если в кале человека нет крови и неблагоприятного ответа бактериологического исследования.
- Витамин D – заболевание Крона и применяемые гормональные препараты, повышают вероятность образования остеопороза. Лекарства кальция нужны для профилактики этой патологии.
- Пробиотики (Бифиформ, Линекс, Бактистатин) – для пополнения микрофлоры кишечника.
- Анальгетики (Ацетаминофен, Тайленол) – обезболивающие средства.
- Витамин В12 – при надобности могут потребоваться и другие витамины.

В тяжелых ситуациях может понадобиться оперативное вмешательство. Иногда при опасных усугублениях (перфорации кишки, кровоизлияниях, кишечной непроходимости) производятся экстренные операции.
Они проводятся при абсцессах, сложных формах перианального нарушения, кишечных свищах, безрезультатности консервативной терапии.
Диета
Если диагностировали болезнь Крона, то обязательно понадобится строгая диета. Правильное питание поможет не вызвать обострение воспаления. Пища должна быть сбалансированной, иметь огромное число витаминов, белка, уменьшить употребление жиров.
Рекомендации по питанию:
- кушать небольшими порциями 5-6 раз в сутки;
- пить не менее 2 л воды в день;
- отказаться от алкоголя, острой, жирной, соленой еды;
- поменьше есть мучных изделий;
- принимать витамины.
Отказаться от грубой, тяжелой еды, которая проявляет раздражающее воздействие на слизистую. Предпочтительна легко усваиваемая еда, с уменьшением потребления кисломолочных продуктов.
Разрешенные продукты:
- сухарики, подсушенный хлеб;
- отварные, запеченные овощи;
- 1 всмятку яйцо в день;
- отварное нежирное мясо;
- рисовая, овсяная каша;
- нежирная рыба;
- супы из курицы, говядины;
- творог, сметана с низким процентом жира;
- нежирный сыр.

Когда у пациента наблюдается диарея, снижение массы тела, рацион нужно будет подкорректировать. Добавится в него больше калорийной пищи, в том числе мясных продуктов.
Хирургическое вмешательство
Когда медикаменты, диета, перемена образа жизни не дали положительного результата, пациенту потребуется операция. Более 50% всех заболевших этим недугом переносят минимум 1 хирургическую процедуру по ликвидации части кишечника.
Однако, операция неспособна целиком устранить патологию. Даже когда в момент манипуляции будет удалена значительная часть кишечника, болезнь Крона может снова возникнуть. Поэтому часто врачи советуют уклоняться от операции как можно дольше. Данная тактика дает возможность уменьшить число хирургических процедур, которые пациенту придется пережить.
Осложнения
Если не производить лечение болезни Крона, способны появиться следующие осложнения:
- желчнокаменная, мочекаменная патология;
- появление абсцессов в кишечнике;
- анемия;
- возникновение свищей, стриктур;
- кровотечения в кишечнике;
- остеопороз;
- образование кишечной непроходимости.
Если свищ появляется в середине брюшной полости, то еда, поступающая в кишечник, способна проходить участки, отвечающие за усвоение и попадать в мочевой пузырь либо влагалище. Возникновение свища – очень опасное осложнение, существует вероятность нагноения и развития абсцесса. Такое состояние становится угрозой для пациента.
Человек, страдающий заболеванием Крона, может умереть из-за появившихся осложнений или оперативного вмешательства. При выполнении назначенного врачом лечения рецидив способен произойти однажды за 20 лет. Болезнь Крона предполагает постоянное наблюдение специалистом для своевременной корректировки лечения. Жизненный прогноз отличается от места расположения и индивидуальных особенностей.